Nekoperatie - Stenose/HNP (Hernia Nucleus Pulposus) incl. ACDF - Leefregels voor en na een neurochirurgische nekoperatie
Laatste wijziging: 09-12-2025 Foldernummer: 1820
In deze folder vind je algemene informatie over de verpleegkundige zorg tijdens je opname. Ook staan er adviezen in voor een goede lichaamshouding vóór en na de operatie. De neurochirurg heeft met je besproken welke operatie je krijgt om je zo goed mogelijk van je klachten af te helpen.
Anatomie van de halswervelkolom
De wervelkolom bestaat uit 7 nek- (of cervicale-) wervels C1 t/m C7, 12 borst- (of thoracale-) wervels Th 1 t/m Th 12, 5 lenden- (of lumbale-) wervels L1 t/m L5, en het heiligbeen (of sacrum (S)) met het staartbeentje (stuitje). Met uitzondering van de twee bovenste wervels (C1 en C2), ligt er tussen twee opvolgende halswervels telkens een tussenwervelschijf. De tussenwervelschijf bestaat uit een elastische kern (nucleus pulposus) die is omgeven door een vezelige ring. De schijf is elastisch en werkt als een schokdemper.
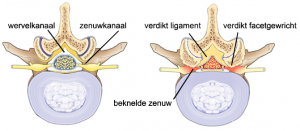
Cervicale wervelkanaalstenose
De wervelkolom kan vooral bij ouderen tekenen van slijtage vertonen. Deze slijtage, ook wel artrose genoemd. Als reactie op artrose gaat het wervelbot woekeren, het wordt dikker, vooral bij de wervelgewrichten waar dikke richels kunnen ontstaan. Uiteindelijk vernauwen de richels het wervelkanaal en kunnen ze daardoor het ruggenmerg of uittredende zenuwwortels verdrukken. Het ruggenmerg kan hierdoor beschadigd raken, wat myelopathie (myelum betekent ruggenmerg) wordt genoemd. In het cervicale ruggenmerg lopen de lange motorische banen, die de spieren besturen. Ook bevat het ruggenmerg de lange gevoelsbanen. Dit zijn bundels zenuwvezels die de in het ruggenmerg binnengekomen gevoelsprikkels naar de hersenen doorgeven. Bij verdrukking van het ruggenmerg zullen er dus motorische en gevoelsstoornissen optreden.
Cervicale Hernia Nuclei Pulposi (HNP)
Een uitstulping (hernia) van de tussenwervelschijf wordt ook wel een Hernia Nuclei Pulposi (HNP) genoemd. Deze uitstulping kan op een zenuw drukken. Indien er degeneratie van de tussenwervelschijf optreedt kan deze gaan puilen. Soms treedt er zelfs een scheur in de vezelring van de schijf op, waardoorheen dan stukken van de weke kern naar buiten kunnen worden geperst, meestal bij de plaats waar de zenuwwortel het wervelkanaal verlaat.
Iedereen kan een nekhernia krijgen, en waarom dit bij de één wel en bij de ander niet gebeurt is niet bekend. Omdat bij hoesten, niezen en persen de druk in het wervelkanaal wordt verhoogd, dus ook de druk op de zenuwwortel, kan hierbij de pijnuitstraling toenemen. De verschijnselen van de hernia bestaan meestal uit pijn die in de arm uitstraalt, eventueel met een doof of prikkelend gevoel. Deze pijn treedt min of meer op in het verzorgingsgebied van de zenuwwortel. Druk op de zenuw kan leiden tot verstoring van de functie van de zenuw. De functiestoornissen van een zenuwwortel kunnen leiden tot verlammingen van één of meerdere spiergroepen, en/of tot tintelingen of een doof gevoel in delen van de huid.
Als er sprake is van een grote en een meer naar het midden gelegen hernia, kan dat in de halswervelkolom (naast beknelling van een zenuwwortel) aanleiding geven tot beknelling van het ruggenmerg. Aangezien binnen het ruggenmerg de zenuwbanen verlopen die alle impulsen van en naar de hersenen geleiden, kan beknelling van het ruggenmerg leiden tot verlammingsverschijnselen aan de benen, gevoelsstoornissen van romp en/of benen, en tot verlies van de controle over blaas en endeldarm (incontinentie voor urine en ontlasting).
Voor de operatie
Je bent een paar dagen voor de opname bij de anesthesioloog geweest. De anesthesioloog heeft met je besproken welke verdoving je tijdens de operatie krijgt. Operaties aan de nek worden altijd uitgevoerd onder algehele narcose. De arts heeft je ook verteld welke medicijnen je wel of juist niet mag innemen voor de operatie.
Het is raadzaam vóór de operatie te zorgen voor een goede stoelgang, omdat dit na de operatie meestal iets moeilijker gaat. Eet voor je opname dus voldoende vezels, groenten en fruit en drink veel water.
De dag van de operatie
Persoonlijke verzorging
Op de ochtend van de opnamedag gebruik je geen gezichtscrème en make-up. Je draagt geen nagellak of kunstnagels op je vingers en tenen. Ook mag je geen sieraden dragen; alles moet af. Je kunt gewoon douchen en je tanden poetsen.
Bezittingen
Laat waardevolle bezittingen thuis en neem geen grote geldbedragen of sieraden mee. Het HagaZiekenhuis is, ondanks alle mogelijke voorzorgsmaatregelen, niet aansprakelijk voor vermissing of diefstal van je eigendommen.
Melden
Op de ochtend van de operatie meld je je nuchter op het afgesproken tijdstip bij de balie van de verpleegafdeling, zoals de dag voor de operatie is vermeld. Een van de verpleegkundigen neemt de anamnese met je af en vertelt je over de gang van zaken vóór en na de operatie. Ook hoor je dan op welk tijdstip je operatie staat gepland. Soms wordt er nog bloed afgenomen, afhankelijk van de operatie.
Voorbereiding
Je krijgt van de verpleegkundige een polsbandje om. Voordat je naar de operatiekamer wordt gebracht, krijg je paracetamol. De verpleegkundige loopt de laatste checklist met je door. Voor vertrek zet je eventueel je bril af of doe je je contactlenzen uit. Ook een eventuele gebitsprothese of plaatje doe je uit. Voor vertrek ga je nog even naar het toilet om te plassen.
Mogelijke verandering
Naar de operatiekamer
Een verpleegkundige brengt je in je bed naar het OK-complex. Een verkoeververpleegkundige ontvangt je op de holding van het OK-complex, ook wel de voorbereidingsruimte genoemd. De verkoeververpleegkundige neemt de checklist met je door en sluit je aan op een monitor. Je krijgt een bloeddrukband om je bloeddruk te meten en een klemmetje op een van je vingers om het zuurstofgehalte in je bloed te registreren. Ook krijg je een aantal plakkers op je borst om het hartritme bij te houden tijdens de operatie. Tot slot wordt er een infuusnaald geplaatst om vocht en medicatie toe te dienen tijdens en na de operatie.
Een anesthesieassistent neemt nogmaals de checklist met je door en brengt je naar de operatiekamer. Na deze voorbereidingen dient de anesthesioloog je de medicijnen voor de narcose toe. Nadat je onder narcose bent, krijg je een buisje in je luchtpijp waardoor je ademt tijdens de operatie. Dit buisje is aangesloten op de beademingsapparatuur. Het buisje wordt ook weer verwijderd terwijl je nog onder narcose bent. Na de operatie kun je door dit buisje een paar dagen wat keelpijn hebben of hinder ondervinden bij het slikken.
De operatie
Er zijn verschillende methodes om een nekhernia te opereren.
- De voorste benadering. Dit is de meest voorkomende benadering van een nekhernia. De patiënt ligt hierbij op de rug op de operatietafel, met het gezicht recht omhoog. Aan het begin van de operatie wordt een snee gemaakt in de hals, in de meeste gevallen rechts van het midden. Vervolgens worden de spieren en de andere structuren die in de hals verlopen (zoals de bloedvaten, de luchtpijp, de slokdarm) aan de kant gehouden, om uiteindelijk precies op de voorkant van de halswervelkolom uit te komen. Hiervoor maakt het niet uit of de hernia links of recht zit. Hierna wordt de tussenwervelschijf in zijn geheel verwijderd en wordt hiervoor in de plaats een titanium of kunststof blokje (cage) geplaatst. Het bot uit de aangrenzende wervels zal gaan doorgroeien. Soms vindt de operateur het nodig (bijvoorbeeld als er instabiliteit is van de wervels waartussen zich de hernia bevond), om een metalen plaatje aan te brengen, dat rechtstreeks in de betreffende wervels wordt vastgeschroefd.
- De achterste benadering. De patiënt ligt daarbij op de buik, terwijl het gezicht recht naar beneden wordt gehouden met behulp van een speciale hoofdsteun of een hoofdklem. Ter plekke van het aangedane niveau wordt een lengte snede in de huid gemaakt. Vervolgens worden de nekspieren losgemaakt van de wervelbogen en opzij gehouden. Als de wervelbogen vrijgemaakt is van het spierweefsel, zal een stukje van de bogen worden weg geknabbeld. Daarmee kan het wortelkanaal geheel worden blootgelegd en kan de zenuwwortel worden vrijgemaakt. Vaak is dit vrij leggen al voldoende. Soms wordt de zenuw opzij gehouden en wordt de hernia met behulp van een speciaal paktangetje verwijderd.
Operaties langs de voorkant hebben zoals boven gezegd vaak tot gevolg dat men de eerste dagen na de operatie last van de keel heeft bij het slikken en soms ook van heesheid. De pijn in de arm is meestal direct na de operatie verdwenen of reeds aanzienlijk afgenomen. Een doof gevoel in hand of vingers voelt men vaak sterker dan voor de operatie, omdat de pijn immers weg is. De doofheid heeft vaak heel lang nodig om te verminderen, vaak duurt dit maanden, maar dat is nooit van tevoren te voorspellen.
Recovery (uitslaapkamer)
Na de operatie word je naar de recovery (uitslaapkamer) gebracht. Je wordt teruggelegd op je bed. De verpleegkundigen controleren regelmatig je bloeddruk en hartslag. Je blijft op de recovery totdat de anesthesioloog het verantwoord vindt dat je teruggaat naar de verpleegafdeling. Hiervoor moet je goed wakker zijn, moeten de controles goed zijn en de pijn acceptabel. Je wordt opgehaald en naar de verpleegafdeling gebracht.
Na de operatie heb je een infuus, waardoor je vocht en, als dit nodig is, antibiotica krijgt toegediend. Naast de operatiewond is het mogelijk dat je een slangetje (wonddrain) ingebracht hebt gekregen. Via dit slangetje wordt bloed en/of wondvocht afgevoerd naar een fles. Dit bevordert de genezing van de wond. Aan de hand van het bloedverlies tijdens de operatie wordt dit bepaald. De wond drain wordt de ochtend na de operatie verwijderd.
De assistent van de neurochirurgie informeert je meestal dezelfde dag over het verloop van de operatie.
Houding na de operatie
- Na je operatie moet je de eerste 3 uur op je rug blijven liggen, zodat de wond kan herstellen.
- Na de operatie heb je een infuus, waardoor je vocht krijgt toegediend. Naast de operatiewond kan er een slangetje (wond drain) ingebracht zijn. Via dit slangetje wordt bloed en/of wondvocht afgevoerd naar een fles. Dit bevordert de genezing van de wond.
- Een verpleegkundige helpt je om uit bed te komen.
- Na de eerste 3 uur mag je onder begeleiding van de verpleegkundige voorzichtig uit bed komen, als je hiertoe in staat bent.
- Als je goed uit bed kunt komen, mag je een kort stuk mobiliseren en naar het toilet gaan. Na het urineren wat binnen 6 uur na de operatie moet gebeuren, checkt de verpleegkundige of je de blaas volledig hebt leeggemaakt. Dit kan na een operatie aan de rug afwijkend zijn, waardoor er gekozen moet worden om je eenmalig te katheriseren (met een slangetje de urine uit de blaas halen). Let er hierbij op dat het infuus en de drain niet losraken.
Fysiotherapie
Het kan zijn dat de arts de fysiotherapeut erbij vraagt wanneer er een beoordeling nodig is omtrent veilig mobiliseren.
Pijn
- Het komt voor dat de pijn van vóór je operatie nog niet helemaal weg is. Heb je ook nog tintelingen in uw been? Dit komt omdat de zenuw nog tijd nodig heeft om te herstellen.
- Je kunt de eerste 24 tot 48 uur na de operatie extra medicatie tegen de pijn krijgen, indien dit door de arts is voorgeschreven. Daarna is de pijn vaak met tabletten te verhelpen. Laat het altijd aan de verpleegkundige weten als je pijn hebt, zodat je voldoende pijnstilling krijgt.
- Heb je pijn waardoor je niet goed kunt bewegen? Geef dit dan meteen door aan een verpleegkundige of je chirurg. Je krijgt dan als het nodig is extra pijnstillers.
Eten en drinken
Na de operatie mag je eten en drinken wat je wilt. Het advies hierin is om met iets licht verteerbaars te beginnen.
Wondzorg
Operatieverband
- Mag je na 1 dag al naar huis? De verpleegkundige verwijdert voordat je naar huis gaat het operatieverband en beoordeelt de wond. Als de wond nog lekt wordt deze opnieuw verbonden. Je krijgt instructies over hoe je het wondverband dagelijks moet verwisselen.
- Blijf je in het ziekenhuis? De verpleegkundige verwijdert het operatieverband in elk geval na 48 uur. Onder het operatieverband zitten kleine pleisters (strips). Zij houden de huidranden bij de wond bij elkaar. De pleisters(strips) kun je na 1 week zelf verwijderen. De onderhuidse hechtingen lossen vanzelf op. Je krijgt een speciale pleister die waterdicht is waarmee je kunt douchen.
- Is de wond op de derde dag na de operatie droog? De verpleegkundige verwijdert dan het operatieverband en de hechtpleisters.
- Ben je al thuis? Dan kun je zelf het verband en de hechtpleisters verwijderen. Je mag dan ook douchen zonder douchepleister. Als de wond droog is, heb je geen nieuwe pleister nodig.
In de volgende gevallen moet je contact opnemen met de polikliniek Neurochirurgie of met de huisarts:
- De wond ziet er rood en/of dik uit.
- De wond gaat meer pijn doen.
- De wondranden gaan wijken.
- Er komt vocht en/of bloed uit de wond.
- Je hebt steeds hoofdpijn als je overeind komt.
- Je krijgt last van zwakke benen.
- Je krijgt last van verlamming.
- Je krijgt binnen 2 weken na de operatie koorts boven 38,5 graden.
Het kan zijn dat de wond in het begin wat pijnlijk is en ‘trekt’. Dit is normaal. Houd je je rug stijf en strak omdat je bang bent dat de wond opengaat? Dit is niet nodig.
Roken
Het HagaZiekenhuis is een rookvrij ziekenhuis. Het wordt met klem afgeraden om te roken, zeker de eerste dagen na de operatie. Roken is slecht voor de wondgenezing.
Douchen
- Zorg er voor dat de wond niet gaat 'weken'.
- Je mag douchen zonder douchepleister op de derde dag na de operatie.
Let hierbij op het volgende:
- Gebruik stromend water voor het afspoelen van de wond.
- Probeer de wond zo min mogelijk aan te raken.
- Douche niet te lang.
- Dep na het douchen de wond voorzichtig droog met een schone handdoek. Laat het daarna zoveel mogelijk aan de lucht drogen.
Je mag niet in bad. Dat mag weer twee weken nadat de wond goed dicht is.
Leefregels voor thuis
Stijfheid en spieren
De eerste weken kun je last krijgen van krampen, stijfheid en pijn in je nek, rug en armspieren. Dit is een reactie op de operatie.
Huishoudelijk werk
Bouw huishoudelijk werk langzaam op. Verwacht niet dat je alles in één keer kunt. Je mag nog geen werk doen waarbij je voorovergebogen moet staan, zoals stofzuigen, afwassen of bedden opmaken. Verder is het belangrijk dat je niets doet waarbij je een snelle beweging moet maken. Na 3 maanden mag je alles weer doen. Voorkom wel lang bukken en gebukt staan.
Fietsen
Je mag 2 weken na ontslag uit het ziekenhuis weer fietsen. Fiets niet over drempels of hobbels. Als het kan, fiets eerst op een damesfiets met wat zachtere banden. Heb je nog een doof gevoel in je been of minder kracht? Overleg dan met de neurochirurg. Je mag wel meteen na ontslag op een hometrainer fietsen.
Autorijden
Je mag de eerste 2 weken niet zelf autorijden. Meerijden mag wel. Heb je daarna weer genoeg gevoel en kracht in je benen? Begin dan met een klein stukje in de buurt. Zorg bij langere ritten voor voldoende pauzes. Reageer je nog wat vertraagd? Heb je nog een doof gevoel in je been of minder kracht? Overleg dan met de neurochirurg.
Sporten
Is de wond dicht en goed geheeld? Dan mag je na 2 weken weer zwemmen. Na ongeveer 3 maanden kun je alle andere sporten weer doen.
Werken
Heb je licht werk? Dan kun je hier na 3 tot 4 weken weer mee beginnen. Bouw je werkzaamheden in overleg met je bedrijfsarts op. Heb je nog lage rugklachten? Twijfel je of je je werk verder kunt uitbreiden? Overleg dit tijdens je afspraak bij de neurochirurg.
Moet je zwaar werk verrichten waarbij je veel moet tillen? Dan is het verstandig hier pas na 3 maanden weer geleidelijk mee te starten. Ook tijdens het werk is het belangrijk dat je zitten en lopen regelmatig afwisselt.
Met ontslag
- Bij een normaal verloop van de opname mag je 1 tot 2 dagen na de operatie weer naar huis. De arts informeert je hierover en adviseert je over het hervatten van je dagelijkse bezigheden. Op de dag van ontslag kun je ’s ochtends naar huis. In verband met de belasting van je rug kun je niet zelf autorijden. Laat je door een naaste naar huis rijden of door een taxi.
- Bij je ontslag krijg je een afspraak mee voor een controlebezoek aan de neurochirurg op de polikliniek of een telefonische belafspraak. Dit bezoek is tot 12 weken na je ontslag.
Vragen
Heb je na het lezen van deze folder nog vragen? Stel deze dan gerust aan je behandelend arts.
Contactgegevens
Heb je voor de controleafspraak nog vragen? Dan kun je contact opnemen met het secretariaat van de polikliniek, bereikbaar:
- Van maandag tot en met vrijdag tussen 8.00 en 17:00 uur
- Telefoonnummer poli Neurochirurgie: (070) 210 2040
Heb je in de avond of het weekend klachten? En kan dit niet wachten totdat je eigen huisarts beschikbaar is? Neem dan contact op met de spoed huisartsenpost.
- Telefoonnummer spoed huisartsenpost HagaZiekenhuis Den Haag: (070) 346 96 69
Bereikbaarheid Fysiotherapie
Met vragen kun je contact opnemen met de afdeling Fysiotherapie, bereikbaar:
- Van maandag tot en met vrijdag van 8.00 tot 16.30 uur
- Telefoon: (070) 210 2392
Wat vindt u van deze patiënteninformatie?
Wij horen graag uw mening over deze folder. Wilt u na het lezen enkele vragen beantwoorden? U vindt de vragen via deze link: https://folders.hagaziekenhuis.nl/2228. Dank u wel.
Spreekt u geen of slecht Nederlands?
De informatie in deze folder is belangrijk voor u. Als u moeite heeft met de Nederlandse taal, zorg dan dat u deze folder samen met iemand leest die de informatie voor u vertaalt of uitlegt.
Do you speak Dutch poorly or not at all?
This brochure contains information that is important for you. If you have difficulty understanding Dutch, please read this brochure with someone who can translate or explain the information to you.
Czy Państwa znajomość języka niderlandzkiego jest żadna lub słaba?
Informacje zawarte w tym folderze są ważne dla Państwa. Jeśli język niderlandzki sprawia Państwu trudność, postarajcie się przeczytać informacje zawarte w tym folderze z kimś, kto może Państwu je przetłumaczyć lub objaśnić.
Hollandaca dilini hiç konuşamıyor musunuz veya kötü mü konuşuyorsunuz?
Bu broşürdeki bilgi sizin için önemlidir. Hollandaca dilinde zorlanıyorsanız, bu broşürü, size tercüme edecek ya da açıklayacak biriyle birlikte okuyun.
إذا كنتم لا تتحدثون اللغة الهولندية أو تتحدثونها بشكل سيء إن المعلومات الموجودة في هذا المنشور مهمة بالنسبة لكم. إذا كانت لديكم صعوبة في اللغة الهولندية، فاحرصوا عندئذ على قراءة هذا المنشور مع شخص يترجم المعلومات أو يشرحها لكم.