
Blaasverwijdering met aanleg van 2 urinestoma's (Ureterocutaneostomie)
U heeft blaasproblemen of blaaskanker. De uroloog heeft met u besproken uw blaas te verwijderen via een open buikoperatie. Als de blaas verwijderd is, moet de urine uw lichaam op een andere manier verlaten. Daarom worden tijdens deze operatie de 2 urineleiders aangesloten op de huid van de buik. Na de operatie heeft u 2 urinestoma’s. De medische term hiervoor is ureterocutaneostomie.
Ureter = urineleider
Cutaneo = huid
Stomie = aansluiting
Dit is een ingrijpende operatie. Het kan zijn dat de gang van zaken in uw geval anders is dan hieronder staat. Uw uroloog bespreekt dit dan van tevoren met u.
Verwijderen van de blaas
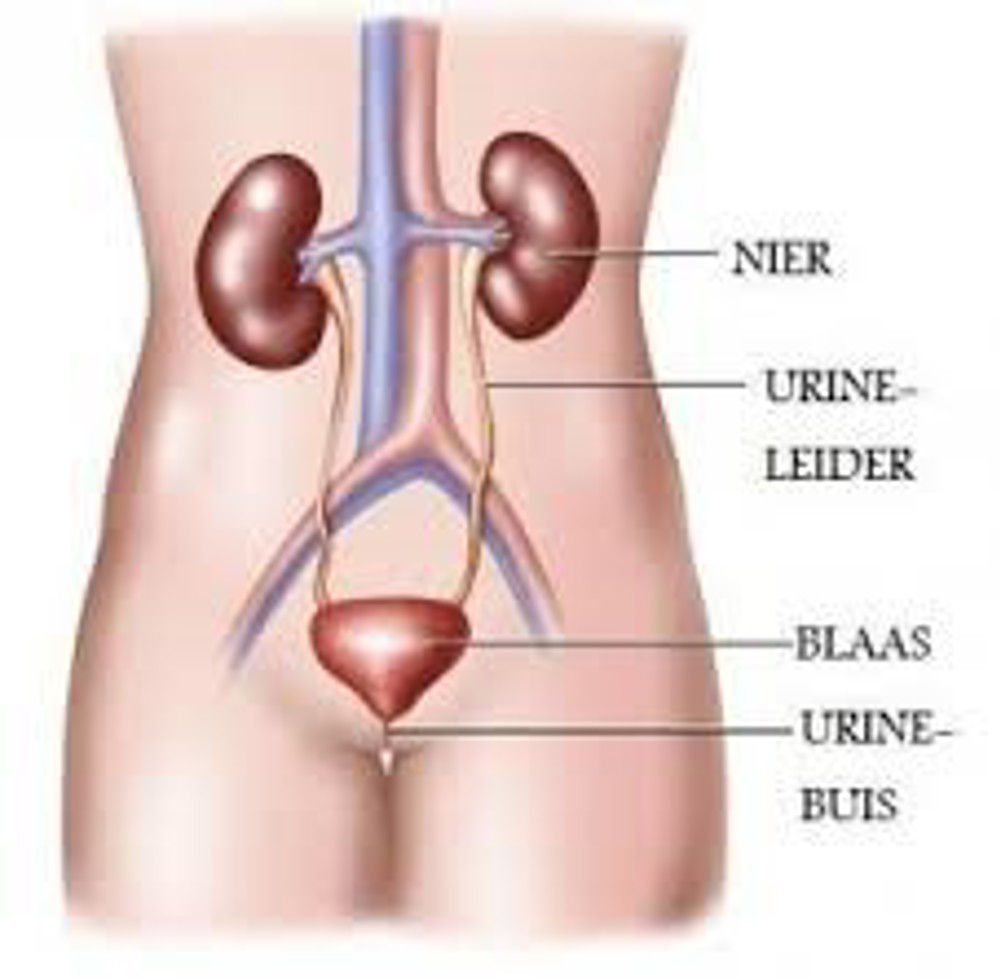
Hoe werkt de blaas?
De nieren produceren urine. Deze urine loopt via 2 urineleiders naar de blaas onder in de buik. U plast de urine daarna via de plasbuis uit. De nieren, urineleiders, blaas en plasbuis worden samen de urinewegen genoemd.
 Verwijderen van de blaas
Verwijderen van de blaas
Omdat u blaasproblemen heeft, of omdat er kanker in de spierlaag van de blaas groeit (spierinvasieve blaaskanker), wordt uw blaas operatief verwijderd. Verwijdering van de blaas kan alleen als de tumor niet aan andere organen in de buikholte vastgegroeid is. De uroloog kan dit pas tijdens de operatie zien. Als verwijdering van de blaas mogelijk is, krijgt u meteen een zogenoemde urinestoma. U wordt voor deze ingreep ongeveer 7 dagen opgenomen.
Bij mannen wordt meestal naast de blaas ook de prostaat verwijderd. Bij vrouwen wordt vaak een deel van de vaginawand verwijderd. Daarnaast worden soms de baarmoeder, baarmoederhals en eierstokken verwijderd. De uroloog bespreekt dit van tevoren met u.
Urinestoma’s
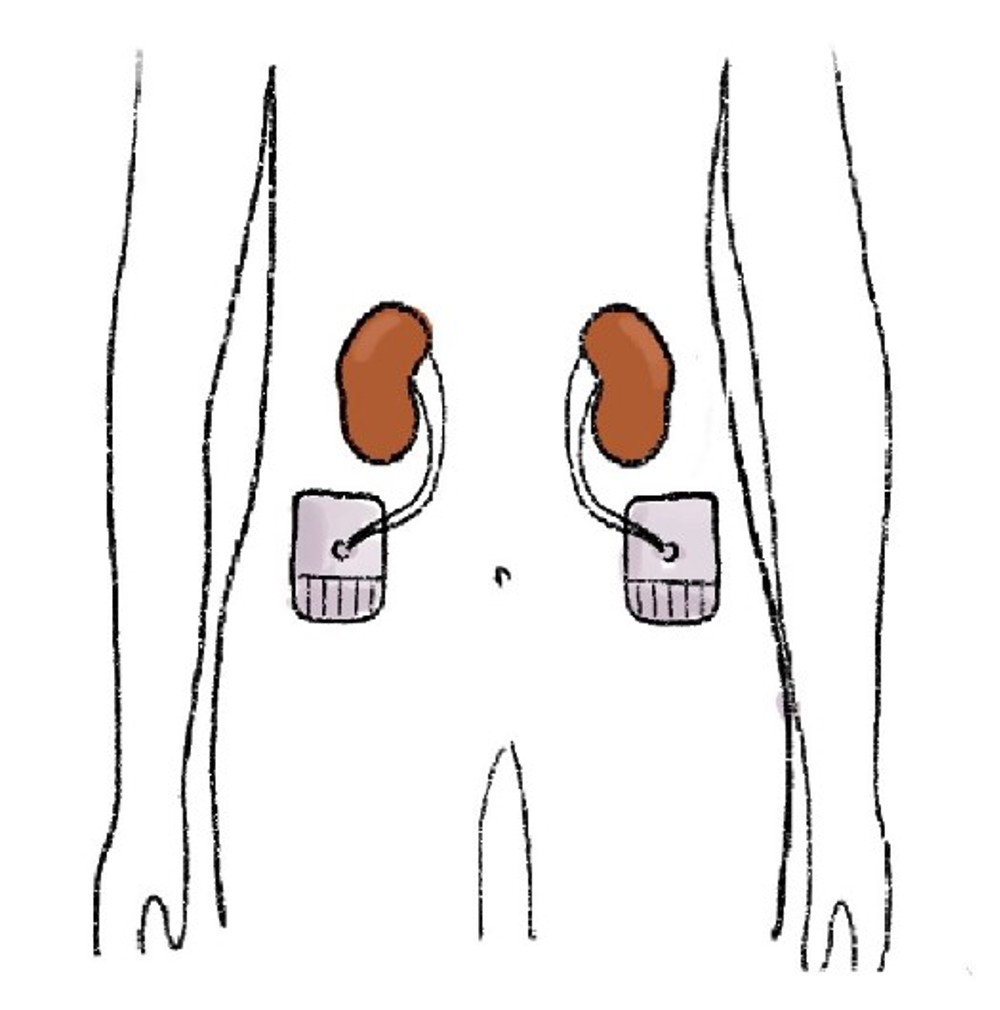
bij u is ervoor gekozen om de urineleiders in de buikwand te hechten. Via de openingen in de huid komt de urine voortaan naar buiten toe. U krijgt dus 2 stoma’s. Om deze openingen open te houden, brengt de uroloog tijdens de operatie een heel dun kathetertje in. De katheter wordt opgevoerd tot het nierbekken (splint). Na de operatie voelt u geen aandrang meer om te plassen. De 2 urinestoma’s vangen de urine op. Om de urine op te vangen, draagt u rond beide urinestoma’s een zakje op de huid. Deze zakjes zijn op uw buik geplakt. De urine gaat rechtstreeks vanuit de nieren, via de urineleiders en de stoma’s naar de zakjes.
Seksualiteit en vruchtbaarheid
Zowel mannen als vrouwen worden door de operatie onvruchtbaar. Ook kan de ingreep gevolgen hebben voor de seksualiteit.
Kanker heeft vaak invloed op de beleving van seksualiteit en intimiteit in een relatie. Wilt u meer weten over wat voor invloed kanker kan hebben op intimiteit met uw partner? Kijk dan voor meer informatie en ervaringen op https://nfk.nl/themas/kanker-en-seks
Gevolgen voor mannen
Bij de operatie kunnen zenuwen en bloedvaten beschadigd worden die belangrijk zijn voor een erectie. Een (volledige) erectie is daardoor niet meer mogelijk. Soms lukt dit met bepaalde hulpmiddelen en/of medicijnen nog wel. Vraag uw uroloog gerust om advies.
Als uw prostaat ook wordt verwijderd, dan kunt u alleen nog een zogenoemd droog orgasme krijgen. Dit houdt in dat een orgasme nog wel mogelijk is, maar een zaadlozing niet. Dit komt omdat er geen zaadvocht meer aangemaakt kan worden en de zaadleiders dichtgebonden worden.
Gevolgen voor vrouwen
Behalve de blaas en de baarmoeder, wordt bij vrouwen ook een stukje van de vagina verwijderd.
De vagina wordt hierdoor wat nauwer en korter. Ook wordt de vagina bij seksuele opwinding minder vochtig. Mogelijk levert dit de eerste tijd na de ingreep problemen op bij het vrijen.
Als de wond goed genezen is, kan de vagina door voorzichtig oprekken weer wat wijder gemaakt worden.
Voorbereiding op de operatie
Goede voorlichting voor deze ingrijpende operatie is belangrijk. U zult minder angstig zijn als u precies weet wat u kunt verwachten. De oncologieverpleegkundige geeft u voorlichting over de operatie, de opname in het ziekenhuis en de nazorg. Daarnaast krijgt u een afspraak met de stomaverpleegkundige en de anesthesioloog. Als het nodig is krijgt u ook een afspraak bij de ouderengeneeskundige, oncoloog of diëtist. Een paar weken voor de operatie heeft u een afspraak op de polikliniek met een oncologieverpleegkundige van de urologie, een stomaverpleegkundige en een anesthesioloog.
Starten met Movicolon
Een week vóór de operatie start u met Movicolon. Dit middel maakt en houdt de ontlasting zacht. U krijgt hiervoor een recept van de uroloog.
Afspraak met oncologieverpleegkundige Urologie
Op de polikliniek Urologie krijgt u een afspraak met een oncologieverpleegkundige Urologie.
Tijdens deze afspraak
- krijgt u uitleg over de gang van zaken rondom de operatie;
- krijgt u uitleg over de gang van zaken tijdens uw opname;
- kunt u de vragen stellen die u nog heeft.
Afspraak met stomaverpleegkundige
Tijdens deze afspraak
- krijgt u uitleg over de urinestoma’s en de gevolgen voor het dagelijks leven. U krijgt ook informatie mee naar huis;
- beoordeelt de stomaverpleegkundige welke plek op uw buik het meest geschikt is voor de stoma’s.
Afspraak met anesthesioloog
Een anesthesioloog is een medisch specialist op het gebied van verdoving en pijnbestrijding. Tijdens de afspraak
- wordt een hartfilmpje (ECG) gemaakt;
- wordt er bloed afgenomen voor onderzoek;
- krijgt u uitleg over de narcose (volledige narcose) en pijnbestrijding na de operatie;
- kunt u aangeven als u de ochtend voor de operatie iets rustgevends wilt hebben.
Bloed verdunnende medicijnen
Gebruikt u bloed verdunnende medicijnen zoals Marcoumar (Fenprocoumon), Sintrom, Sintrommitis (Acenocoumarol), Ascal, Aspirine, Plavix, Abciximab (Reopo), Dipryridamol (Persantin, Asasantin), Pradaxa (Dabigatran), Xarelto (Rivaroxaban), Eliquis (Apixaban) of Lixiana (Edoxaban)?
Geef dit dan van tevoren door aan uw uroloog. Het kan zijn dat u voor de operatie tijdelijk met deze medicijnen moet stoppen.
Andere medicijnen
Een dag voor het bezoek aan de anesthesioloog vragen wij een actueel medicatieoverzicht op bij uw apotheek. De anesthesioloog bespreekt met u welke medicijnen u op de dag van de operatie mag innemen.
Dag voor de operatie
U wordt de dag voor de operatie opgenomen. Op deze dag
- vult u samen met een verpleegkundige een vragenlijst over uw gezondheid in;
- komt de zaalarts bij u langs. U kunt dan uw vragen over de operatie nog stellen;
- wordt er bloed afgenomen voor onderzoek;
- krijgt u in de avond nog een klysma als voorbereiding op de operatie;
- komt de stomaverpleegkundige bij u langs om de beste plek voor de stoma’s op uw buik te bepalen, als dit nog niet eerder is gebeurd;
- hoort u van de verpleegkundige hoe laat u de volgende dag geopereerd wordt.
Voeding
U mag de dag vóór de operatie gewoon eten en drinken. Het is belangrijk dat u minstens 1,5 liter vocht drinkt, verspreid over de dag.
Op de avond voor de operatie krijgt u 4 pakjes preOp drinkvoeding. De preOp drinkt u als toevoeging op de 1,5 liter vocht die u verspreid over de dag drinkt. Het is een helder drankje met een frisse smaak dat voornamelijk bestaat uit suikers. Het drinken van deze preOp heeft een positief effect op het herstel na de operatie.
Na 24.00 uur moet u nuchter blijven en mag u alleen de volgende ochtend nog preOp gebruiken.
Let op: als u diabetespatiënt bent, is preOp niet geschikt voor u.
Dag van de operatie
Een verpleegkundige bereidt u voor op de operatie.
- De ochtend voor de operatie vragen wij u te douchen.
- Rond 6.00 uur krijgt u nogmaals 2 pakjes PreOp.
- Eén uur voor de operatie krijgt u 2 tabletten paracetamol en eventueel iets rustgevends.
- U krijgt een operatiejasje aan.
- U doet al uw sieraden af en eventueel uw gebitsprothese(n) en/of contactlenzen uit.
Naar de operatiekamer
Als u aan de beurt bent, wordt u naar de voorbereidingskamer van de operatiekamer (OK) gebracht. U wordt daar verder op de operatie voorbereid. U krijgt bijvoorbeeld een infuusnaald in een ader van uw onderarm of hand. Verder krijgt u eventueel een slangetje (epiduraal katheter) in uw rug voor pijnstilling na de operatie.
De operatie
U krijgt eerst de narcose. Daarna begint de uroloog met de operatie. De uroloog maakt een snede in de onderbuik. De snede loopt van een paar centimeter boven de navel tot het schaambeen. De uroloog verwijdert vervolgens de blaas en zo nodig (een deel van) andere organen in de buikholte. De uroloog heeft dit van tevoren met u besproken. Daarna legt de uroloog de urinestoma’s aan. De voorbereiding en de operatie duren bij elkaar 5 uur.
Na de operatie
U gaat na de operatie naar de PACU. Verpleegkundigen controleren daar uw bloeddruk, hartslag en ademhaling. Via een monitor houden wij u goed in de gaten.
Eten en drinken
Na de operatie heeft u een infuus om vocht binnen te krijgen. Het infuus wordt na de operatie afgebouwd. Als u zelf voldoende kunt drinken, verwijderen we het infuus.
Als u niet misselijk bent, probeer dan heldere, niet koolzuur bevattende drank te drinken na de operatie.
De avond na de operatie mag u een vloeibare of licht verteerbare maaltijd gebruiken. U voelt zelf of u in staat bent om deze te gebruiken.
Als u misselijk bent, krijgt u medicijnen die de misselijkheid onderdrukken.
Bewegen
Bewegen is belangrijk om complicaties te voorkomen. Als u beweegt, komen de darmen eerder op gang, kunnen de longen zich beter ontplooien en verkleint de kans op trombose. Met de hulp van een verpleegkundige start u zo snel mogelijk met bewegen. In de avond na de operatie probeert u op de rand van het bed te zitten en met uw benen te bengelen.
Bloed verdunnend medicijn Fraxiparine
Trombose is een bloedstolseltje dat een bloedvat kan afsluiten. Om trombose te voorkomen, krijgt u elke dag een klein prikje in de buik met het bloed verdunnend medicijn Fraxiparine.
U gaat hier ook thuis mee door tot 6 weken na de operatie. Tijdens de opname krijgt u uitleg en leert u zelf de Fraxiparine te prikken.
Laxantia
Om de werking van de darmen te bevorderen en verstopping te voorkomen, gaat u na de operatie door met de Movicolon.
Bezoek op de PACU
De uroloog informeert uw contactpersoon over het verloop van de operatie. In overleg mag een familielid of andere naaste op de PACU op bezoek komen.
Dag na de operatie
Als alles goed gaat, mag u de volgende ochtend na toestemming van de anesthesioloog terug naar de verpleegafdeling.
Infuus
U krijgt via het infuus vocht toegediend. Dit druppelt vanuit een zakje via een slangetje en de infuusnaald rechtstreeks in de ader van uw arm of hand. Zolang u zelf nog niet voldoende vocht kunt drinken, houdt u het infuus (ongeveer 2 liter per 24 uur).
Eten en drinken
Als u daartoe in staat bent, mag u de voeding uitbreiden naar vastere voeding. Het infuus wordt afgebouwd als u zelf voldoende drinkt. Vanaf nu krijgt u een energie en eiwit verrijkt dieet. Omdat het bekend is dat u de eerste dagen na de operatie geen normale hoeveelheden kunt eten, krijgt u naast het eten ook speciale energierijke drinkvoeding.
Wonddrain
Voor de afvoer van wondvocht en oud bloed heeft u een wonddrain (dun slangetje) in uw buik. Wanneer de wond geen wondvocht meer produceert en na overleg met de arts wordt de wonddrain verwijderd.
Zuurstof
Het kan zijn dat u na de operatie minder goed kunt doorademen. Om te voorkomen dat er minder zuurstof in uw bloed opgenomen wordt, krijgt u in dat geval via een slangetje in uw neus extra zuurstof. Wanneer het zuurstofgehalte in uw bloed voldoende is, kan de zuurstof weer worden gestopt.
Pijnstilling
Meestal heeft u in uw rug een dun slangetje (epiduraal-katheter). Via dit slangetje krijgt u de eerste 2 dagen voortdurend pijnstilling toegediend. Houdt u er rekening mee dat u door deze pijnstilling minder gevoel in uw benen heeft. Daardoor kunt u uw benen soms ook minder bewegen. U krijgt daarnaast nog andere pijnstillers in de vorm van pillen. Als u aan deze pijnstillers op de derde dag na de operatie genoeg heeft, wordt de epiduraal-katheter in de rug verwijderd.
Verzorging urinestoma’s
Een verpleegkundige verzorgt de stoma’s dagelijks. U leert van de verpleegkundige en stomaverpleegkundige hoe u dit zelf kunt doen. De stomaverpleegkundige komt daarvoor 1 of
2 keer bij u op de afdeling.
Splints
Na de operatie zit er een speciale zak op de urinestoma’s. Verder zitten er (tijdelijk) 2 dunne slangetjes in de stoma’s. Dit worden splints genoemd. Deze splints houden de nieuwe verbinding met de nieren open. Daardoor kan de urine weg stromen en het operatiegebied genezen.
De splints blijven ongeveer 10 dagen zitten. U gaat in principe met de splints naar huis. De stomaverpleegkundige verwijdert de splints tijdens de afspraak die u heeft na de opname.
Bewegen
Op de eerste dag na de operatie probeert u langer en vaker uit bed te komen. Onder begeleiding van een verpleegkundige bouwt u dit langzaam op. U probeert 2 x 15 tot 30 minuten uit bed te komen.
Vanaf de tweede dag na de operatie probeert u minimaal 2 x een uur uit bed te komen.
U probeert dit de dagen erna steeds verder op te bouwen. Uiteindelijk moet u minimaal 6 uur uit bed kunnen zijn. Probeer ook 2 maal per dag een wandeling over de afdeling te maken.
Geef duidelijk bij de verpleegkundige aan als pijn u belemmert uit bed te komen.
Naar huis
Thuiszorg
Als de ontslagdatum wordt gepland, bespreekt de verpleegkundige met u of u thuis eventueel hulp nodig heeft bij uw persoonlijke verzorging en/of de verzorging van de stoma’s. Zo nodig wordt in overleg het Transferpunt ingeschakeld die de benodigde hulp in overleg met u kan regelen.
Recept en controleafspraak
Na 6 weken of eerder voor weefselonderzoek komt u voor controle bij uw uroloog op de polikliniek. U krijgt hiervoor bij uw ontslag een afspraak mee. Ook krijgt u een recept mee voor pijnstilling en eventuele laxeermiddelen.
Stomamateriaal
De stomaverpleegkundige regelt het stomamateriaal dat u thuis nodig heeft, zoals de opvangzakjes en de plak waarop de zakjes moeten worden aangebracht. Ook vertelt zij u waar u dit materiaal kunt bestellen. Het stomamateriaal wordt dan bij u thuisbezorgd.
Mogelijke complicaties en risico’s
Tijdens of na de operatie kunnen er altijd complicaties optreden. Dit kan zijn:
- (veel) bloedverlies tijdens de operatie. Soms is dan een bloedtransfusie nodig;
- ontsteking (infectie) van de wond en/of de wond geneest niet goed;
- koorts;
- de darmen komen na de operatie moeilijk op gang;
- vernauwde urineleider. Het gevolg daarvan is dat de urine niet goed afloopt. Soms wordt er dan een slangetje van de nier naar de stoma gelegd (JJ katheter);
- Longonsteking;
- 2% Mortaliteit
Wanneer waarschuwt u het ziekenhuis?
Neem bij (één van) de volgende klachten en/of andere dringende vragen contact op met het ziekenhuis:
- koorts boven de 38,5 graden;
- koude rillingen;
- steeds meer pijn, ondanks gebruik van paracetamol;
- verandering van de wond: roodheid, zwelling, warmte, pus uit de wond;
- problemen met de stoma’s en/of urineproductie.
Leefregels voor thuis
De wond zelf heeft geen speciale verzorging nodig. Voor een goed herstel is het wel belangrijk dat u zich thuis goed aan de volgende leefregels houdt:
- u mag 6 weken niet zwaar tillen of zwaar lichamelijk werk doen;
- om een breuk bij de stoma’s te voorkomen, is het beter om na de operatie nooit meer zwaar te tillen (maximaal 5 tot 15 kg);
- drink ongeveer 2 liter per dag;
- neem op tijd rust;
- u mag 6 weken niet fietsen;
- u mag 3 weken niet zelf autorijden;
- u mag gewoon douchen, maar niet in bad of zwemmen;
- u mag na 4 tot 6 weken sport weer langzaam opbouwen. Luister daarbij goed naar uw lichaam;
- als u helemaal hersteld bent, mag u weer zwemmen. Vraag uw stomaverpleegkundige wel eerst om advies.
Verzorging van de stoma ’s
- U kunt met de stoma’s gewoon onder de douche, met of zonder opvangzak. A.U.B. voorzichtig met de splints.
- Doucht u zonder opvangzak? Houd er dan rekening mee dat er wat urine uit uw stoma’s kan komen. U kunt daarom het beste ’s ochtends douchen en uw stoma’s verzorgen. Er stroomt dan nog niet zoveel urine uit uw stoma’s.
- U kunt eventuele haartjes rond de stoma’s met een scheermesje weghalen.
- Eventuele lijmresten van de plakrand voor het opvangzakje kunt het beste met een milde remover weghalen. Doe dit niet te vaak. Maak uw huid daarna goed schoon met water en dep de huid goed droog.
- U kunt beter geen oplosmiddelen, ontvettende middelen, olie en/of vette zalf bij de verzorging van de stoma’s gebruiken. Deze middelen irriteren uw huid. En de plakrand voor het opvangzakje blijft meestal minder goed plakken.
- De opening van de plakrand voor de opvangzak moet precies rond de stoma passen. Er mag dus geen huid zichtbaar zijn. De huid zou namelijk geïrriteerd kunnen raken door de urine.
- Het is belangrijk dat u elke dag 2 liter drinkt. U kunt aan uw urine zien of u genoeg drinkt. De urine is dan helder en lichtgeel van kleur. Wat vlokjes en/of slijm in de urine zijn normaal.
- Neem als u de deur uitgaat voor nood altijd extra opvangzakjes mee.
- De 2 urineleider splints worden om de 4 maanden op de poli gewisseld.
Controle
Bij ontslag uit het ziekenhuis hoort u wanneer u terug verwacht wordt bij de uroloog op de polikliniek Urologie. De afspraak vindt plaats 6 weken na het ontslag uit het ziekenhuis.
Contactgegevens
Voor al uw vragen over de operatie en de urinestoma’s kunt u contact opnemen met de polikliniek Urologie:
- van maandag tot en met vrijdag van 8.00 - 16.30 uur
- telefoon: (070) 210 6482
Bij spoed ’s avonds, ‘s nachts en in het weekend kunt u contact opnemen met de Spoedeisende Hulp (SEH), telefoon (070) 210 2060.
Bent u patiënt van het Reinier de Graaf Gasthuis?
Na ontslag uit het HagaZiekenhuis Den Haag kunt u voor uw vragen contact opnemen met het urologisch team uit het Reinier de Graaf Gasthuis, via telefoonnummer (015) 260 3934.
Bent u patiënt vanuit het HagaZiekenhuis?
Na ontslag uit het HagaZiekenhuis Den Haag kunt u voor uw vragen contact opnemen met het urologisch team uit het HagaZiekenhuis Zoetermeer, via telefoonnummer (079) 346 28 67.
Wat vindt u van deze patiënteninformatie?
Wij horen graag uw mening over deze folder. Wilt u na het lezen enkele vragen beantwoorden? U vindt de vragen via deze link: https://folders.hagaziekenhuis.nl/2228. Dank u wel.
Spreekt u geen of slecht Nederlands?
De informatie in deze folder is belangrijk voor u. Als u moeite heeft met de Nederlandse taal, zorg dan dat u deze folder samen met iemand leest die de informatie voor u vertaalt of uitlegt.
Do you speak Dutch poorly or not at all?
This brochure contains information that is important for you. If you have difficulty understanding Dutch, please read this brochure with someone who can translate or explain the information to you.
Czy Państwa znajomość języka niderlandzkiego jest żadna lub słaba?
Informacje zawarte w tym folderze są ważne dla Państwa. Jeśli język niderlandzki sprawia Państwu trudność, postarajcie się przeczytać informacje zawarte w tym folderze z kimś, kto może Państwu je przetłumaczyć lub objaśnić.
Hollandaca dilini hiç konuşamıyor musunuz veya kötü mü konuşuyorsunuz?
Bu broşürdeki bilgi sizin için önemlidir. Hollandaca dilinde zorlanıyorsanız, bu broşürü, size tercüme edecek ya da açıklayacak biriyle birlikte okuyun.
إذا كنتم لا تتحدثون اللغة الهولندية أو تتحدثونها بشكل سيء إن المعلومات الموجودة في هذا المنشور مهمة بالنسبة لكم. إذا كانت لديكم صعوبة في اللغة الهولندية، فاحرصوا عندئذ على قراءة هذا المنشور مع شخص يترجم المعلومات أو يشرحها لكم.